Consulenza scientifica
IBS, MICROBIOTA E INFIAMMAZIONE
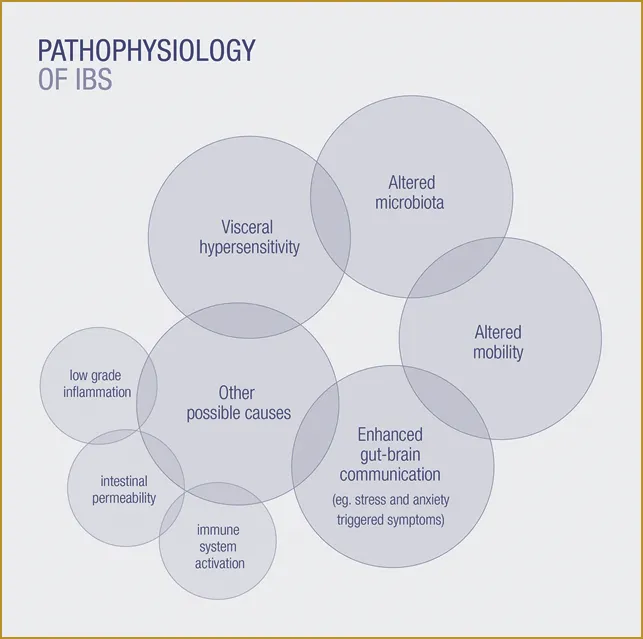
Nell’IBS si osservano infiammazione di basso grado e iperalgesia viscerale in tutti i sottogruppi. Molti studi collegano l’IBS a un’infiammazione di basso grado della mucosa, sfidando la visione tradizionale dell’IBS come un disturbo puramente funzionale. L’infiammazione della mucosa è dominata da mastociti, eosinofili e linfociti intraepiteliali, ed è ormai noto che tale infiammazione può causare ipersensibilità viscerale, disfunzione epiteliale e neuromuscolare e conseguente peristalsi alterata.
Il sistema immunitario contiene un archivio immunologico, basato su recettori di riconoscimento di pattern che sono in grado di distinguere microrganismi potenzialmente patogeni da commensali innocui. Tra questi recettori troviamo i recettori toll-like (TLR) presenti su cellule immunitarie, cellule enteroendocrine e neuroni del sistema nervoso enterico (ENS).
Studi recenti dimostrano che l’aumentata risposta immunitaria nell’IBS è caratterizzata da un aumento dell’espressione e dell’attivazione del TLR. La permeabilità intestinale è aumentata del 15-50% nei pazienti con IBS. L’aumentata permeabilità nell’IBS consente al microbiota intestinale di indurre uno stato di infiammazione e può anche influenzare il SNC attraverso un aumento dei livelli di citochine circolanti.
STRESS, MICROBIOTA E IBS
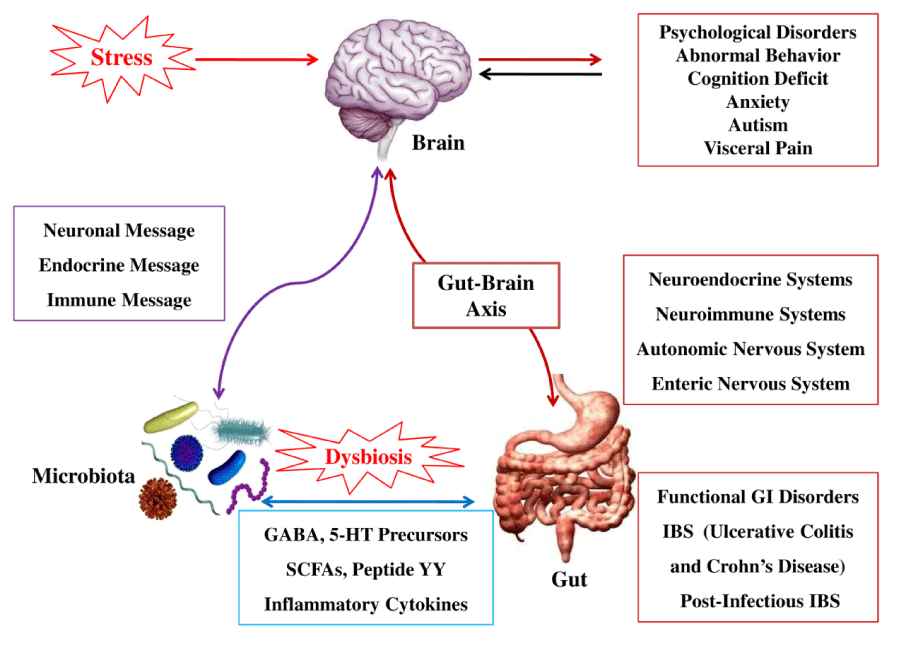
Studi clinici mostrano che lo stress psicologico ha un grande impatto sulla sensibilità intestinale, la motilità, la secrezione, la permeabilità e l’attivazione immunitaria della mucosa. Queste alterazioni sono mediate attraverso il sistema nervoso centrale, i neuroni periferici e il microbiota gastrointestinale. La stimolazione indotta dallo stress dell’asse dell’intestino cervello può causare riacutizzazioni sintomatiche nell’IBS.
L’IBS è una malattia stress-sensibile e il trattamento dell’IBS dovrebbe anche concentrarsi sulla gestione dello stress e delle risposte indotte dallo stress. Nell’ultimo decennio la caratterizzazione dell’asse dell’intestino cervello è progredita enormemente e l’evidenza attuale punta ora a coinvolgere più meccanismi nel microbiota come l’informazione cerebrale attraverso vie endocrine e neurocrine; il cervello a sua volta può alterare la composizione del microbiota e comportamento mentale tramite il sistema nervoso autonomo.
L’ESPERTO: LO STRESS PUÒ COMPROMETTERE IL MICROBIOTA
“La produzione di norepinefrina indotta dallo stress può stimolare la proliferazione di numerosi altri ceppi di patogeni enterici e potenziare la patogenicità del Campylobacter jejuni – indica il Dottor Massimo Vincenzi – che afferma: Stimoli stressanti possono aumentare la permeabilità dell’epitelio intestinale permettendo agli antigeni batterici di penetrare nell’epitelio intestinale e innescare una risposta immunitaria il più delle volte causando un’infiammazione di basso grado, ma subclinica. Stimoli stressanti portano alla perdita di Lattobacilli e Bifidobatteri, che di nuovo possono compromettere la stabilità del microbiota. Altri studi hanno dimostrato che gli ormoni dello stress favoriscono la crescita di E. coli (E. coli non patogeno e E. coli patogeno ) con successiva attivazione dell’HPA (asse ipotalamo-ipofisi-surrene). La riduzione dei lattobacilli sembra promuovere l’insorgere di patogeni enterici come il Campylobcter jejuni.”
BIBLIOGRAFIA
- Bravo JA, Julio-Pieper M, Forsythe P, Kunze W, Dinan TG, Bienenstock J, Cryan JF. Communication between gastrointestinal bacteria and the nervous system. Curr Opin Pharmacol 2012; 12:667-72
- Carabotti M, Scirocco A, Maselli MA, Severi C. The gut-brain axis: interactions between enteric microbiota, central and enteric nervous systems. Ann Gastroenterol 2015; 28: 203-209
- Clemente JC, Ursell LK, Parfrey LW, Knight R. The impact of the gut microbiota on human health: an integrative view. Cell 2012; 148:1258-70
- Lee KN, Lee OY. Intestinal microbiota in pathophysiology and management of irritable bowel syndrome. World J Gastroenterol 2014
- Rajilić-Stojanović M, Jonkers DM, Salonen A, Hanevik K, Raes J, Jalanka J, de Vos WM, Manichanh C, Golic N, Enck P, Philippou E, Iraqi FA, Clarke G, Spiller RC, Penders J. Intestinal microbiota and diet in IBS: causes, consequences, or epiphenomena? Am J Gastroenterol 2015; 110: 278-287
- Salonen A, de Vos WM, Palva A. Gastrointestinal microbiota in irritable bowel syndrome: present state and perspectives. Microbiology 2010; 156: 3205-3215
- Spiller R, Garsed K. Postinfectious irritable bowel syndrome. Gastroenterology 2009; 136: 1979-1988
CONDIVIDI
Pensa alle persone che conosci, gli amici, la tua famiglia. Dai loro l’opportunità di stare bene, in salute. Condividi sui social quello che hai appena letto. Più condividi, più te ne saranno grati.




